Болезнь Вильсона-Коновалова – генетический дефект, связанный с нарушением обмена меди в организме. Она накапливается в органах, нарушая их жизнедеятельность.
У людей с таким диагнозом со временем прогрессируют: волчаночно подобный синдром, трудности при глотании; повышенное слюнотечение и другие патологии, связанные с нарушением работы нервной системы и печени. По ошибке больные обращаются за помощью к отоларингологу, психиатру или невропатологу. А им нужен эндокринолог!
Содержание статьи:
Причины возникновения
Болезнь обнаруживается у мужчин и женщин в равной степени. В последнее время патология диагностируется намного чаще. По статистике: на 1 млн. человек 30 являются носителями болезни.
[warning]Особенно повышается риск заболеваемости в браках между кровными родственниками.[/warning]
Появляется болезнь Вильсона-Коновалова вследствие генетической мутации в 13 хромосоме. Ее ген (АТ-Р7В) заведует синтезом белка, который регулирует транспортировку меди в организме.
Медь, которая поступает с едой, попадает в кишечник, потом в печень, и связывается со специальным белком в крови.
Через кровяное русло ионы меди попадают в другие органы и выводятся вместе с желчью. При нарушении работы гена, этот металл накапливается в органах. В сутки его выводится только 0,2-0,4 мг вместо положенных 2 мг.
Если у отца или матери присутствует мутированный ген, то каждая новая беременность дает вероятность заболевания у ребенка 25%.
 50% детей от родителей с дефективным геном являются носителями без явных признаков болезни. И 25% детей рождаются здоровыми. То есть это заболевание является следствием передачи мутированного гена от родителей к детям.
50% детей от родителей с дефективным геном являются носителями без явных признаков болезни. И 25% детей рождаются здоровыми. То есть это заболевание является следствием передачи мутированного гена от родителей к детям.
Симптомы и признаки
Обычно болезнь не проявляется до 5-летнего возраста (латентная стадия). С 6 лет может отмечаться повышенное слюнотечение и обильные носовые выделения. В анализах можно обнаружить значительный скачок количества печеночных ферментов.
[note]Болезнь имеет хроническое прогрессирующее течение.[/note]
Существует несколько форм заболевания.
Для каждой из них, характерно поражение какой-то определенной системы организма, в том числе: носоглотки и глаз.
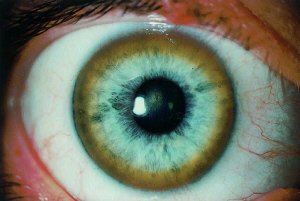
Симптом, который характерен для разных форм заболевания — Кольцо Кайзера – Флейшера (у 50-60% больных). Оно расположено по периферии роговицы глаза и имеет зеленовато – коричневую окраску из-за накопившейся там меди.
Печеночная форма самая распространенная (50-80%). Она проявляется как цирроз печени или гепатит.
Ее основные признаки:
- Желтуха, характеризуется изменением цвета кожи и слизистых оболочек в желтоватый цвет. Это бывает из-за роста билирубина в плазме крови. Начинается желтуха в основном на слизистых оболочках носа, рта или глаз, постепенно переходя на кожные покровы.
- Самым последним меняет оттенок область живота. Сильная выраженность желтухи может свидетельствовать о сильной интоксикации.
- Асцит – концентрация в брюшине жидкости, которая оказывает давление на внутренние органы. В отличие от живота людей, страдающих ожирением, живот с асцитом меняет свое положение вместе с положением тела, как можно ближе приближаясь к поверхности земли.
- Отёки, которые в большинстве случаев бывают на ногах. Если поражены почки, то отеки могут быть под областью глаз.
- Кровотечения из носа или горла бывают в том случае, когда пораженная печень не может вырабатывать ферменты, влияющие на свертываемость крови.
- Отсутствие менструаций у женщин возникает при инактивации печенью гормонов, отвечающих за цикл.
А что вам известно про причины носовых кровотечений у взрослых? Переходите по ссылке и прочитайте о том, как избавиться от подобного недуга.
О диагностике мононуклеоза у детей написано здесь со всеми подробностями.
Неврологическая форма болезни характеризуется такими симптомами:
- Дрожание головы и рук (тремор). Он может быть как периодическими, так и постоянными.
- Непроизвольные изменения гримасы.
- Нарушения почерка. Он становится менее разборчивым, размер и размещение букв может сильно различаться.
- Речевая дисфункция или волчаночно подобный синдром , который проявляется в нарушении произношения слов.
- В 20% случаев бывает нарушение психики, которое проявляется психозами и депрессиями.
Иными симптомами болезни являются:
- Сосудистое повреждение эритроцитов (гемолиз). Бывает у 10% больных.
- Нарушение работы почек (10%), которое ведет к гематурии (кровь в моче), гликозурии (глюкоза в моче).
- Поражения костей (20%), которые проявляются в большинстве случаев развитием остеопороза.
Методы диагностики
 Цель диагностики – установить наличие болезни и обнаружить носителей мутированного гена, чтобы своевременно назначить эффективную терапию и предотвратить накопление меди в организме.
Цель диагностики – установить наличие болезни и обнаружить носителей мутированного гена, чтобы своевременно назначить эффективную терапию и предотвратить накопление меди в организме.
Диагностика начинается с анализа врачом анамнеза больного (какие у пациента вредные привычки, какими заболеваниями печени и ЖКТ болел, какой стул и т.д.).
Также проводится общий осмотр, при котором специалист может по наличию желтизны покровов, кольца Кайзера-Флейшера, болезненности живота делать предположения о наличии болезни.
Лабораторное обследование
Общий и биохимический анализ крови (для определения уровня лейкоцитов и для контроля содержания микроэлементов).
- Анализ крови, определяющий медный обмен.
- Общий анализ мочи (для определения состояния мочеполовой системы).
- Анализ крови на гепатиты.
- Генотипирование (анализ генов) для выявления дефектов гена, которые ведут к данной болезни.
Инструментальные методы:
- УЗИ внутренних органов для оценки их состояния
- Биопсия печени — обследование печеночных тканей, которые получают с помощью иглы. Этот анализ дает возможность подтвердить или исключить онкологию.
- Эластография – обследование печени, которое проводят с целью отличия болезни Вильсона от цирроза конечной стадии. Этот анализ можно проводить вместо биопсии.
- Компьютерную томографию проводят, если на лицо признаки нарушения работы нервной системы.
А что вы знаете про вирус Эпштейна-Барра и методику диагностики этого заболевания? Переходите по ссылке и читайте полезную статью.
Все про причины и лечение папилломы написано тут, прочитайте также о профилактике их появления.
На странице: http://uho-gorlo-nos.com/articles/yazvy-vo-rtu/pirsing-yazyka.html написано про плюсы и минусы проколов языка.
Способы лечения
Суть лечения заключается в снижении количества меди в организме, а также в ограничении их поступления с пищей.
Консервативная терапия
Начинают его после того, как поставлен диагноз и проводят всю жизнь. Ни в коем случае нельзя самостоятельно изменять прописанную врачом дозу лекарств. Иначе болезнь может заостриться.
Все средства специалист подбирает каждому пациенту индивидуально, учитывая стадию заболевания и количественные показатели меди в организме.
Группы возможных назначаемых препаратов:
- связывающие и нейтрализующие ионы меди (хелаты);
- блокираторы попадания меди из ЖКТ в кровь;
- средства, снимающие воспалительные процессы печени;
- поливитаминные комплексы (с обязательным присутствием витамина В6);
- средства с цинком, которые сдерживают попадание меди в организм;
- гепатопротекторы (восстанавливают клетки печени);
- желчегонные;
- антиоксиданты.
Если у пациента есть признаки неврологических заболеваний, то ему назначаются общеукрепляющие средства.
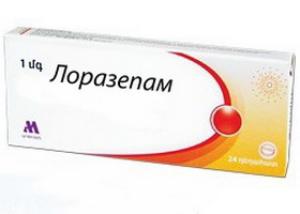 При дрожании рук и рефлекторном содрогании мышц лица дают Лоразепам или Клоназепам. При депрессивных состояниях – антидепрессанты.
При дрожании рук и рефлекторном содрогании мышц лица дают Лоразепам или Клоназепам. При депрессивных состояниях – антидепрессанты.
Лечение обязательно проводится под мониторингом наличия меди в органах и тканях.
Хирургическое вмешательство проводят при неэффективности медикаментозной терапии. Больным с запущенным циррозом печени и печеночной недостаточностью делается ортотопическая трансплантация.
Диета при болезни Вильсона-Коновалова
Пациенту с данным диагнозом всю жизнь необходимо придерживаться диеты. Рекомендации:
- обязательно присутствие в меню легкоусвояемого белка;
- сокращение употребления жиров;
- не употреблять углеводы свыше физиологической нормы;
- щадящая обработка продуктов (на пару, вареная, печеная);
- еда должна быть дробленой;
- меню должно включать продукты с пищевыми волокнами.
Главное – исключить употребление продуктов, в которых содержится медь:
- баранины,
- утки,
- субпродуктов,
- морепродуктов,
- авокадо,
- бобовых,
- семги,
- сладкого перца,
- грибов,
- шоколада,
- кофе,
- меда.
Лекарственные препараты
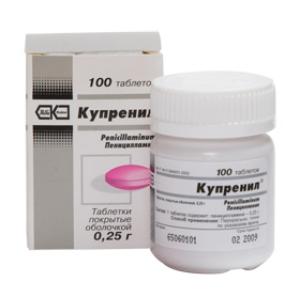 D-пеницилламин (Купренил) –выпускается в форме таблеток. Этот препарат уменьшает всасываемость меди из еды и выводит ее излишки из органов и тканей, образуя с ионами металлов хелаты, которые растворяются в воде и выводятся с мочой.
D-пеницилламин (Купренил) –выпускается в форме таблеток. Этот препарат уменьшает всасываемость меди из еды и выводит ее излишки из органов и тканей, образуя с ионами металлов хелаты, которые растворяются в воде и выводятся с мочой.
Принимать таблетки необходимо минимум за 0,5 часа до или через 2 часа после еды. Доза препарата для взрослых увеличивается постепенно от 250 мг в день до 2 г. Для детей – от 150 мг до 750 мг в сутки. Стоимость препарата в разных городах России от 1370 до 1529 рублей.
При лечении D-пеницилламином необходим постоянный контроль работы печени и почек. Первый месяц-полтора проверяться необходимо каждую неделю, потом в течение полугода раз в месяц.
Пиридоксин – витамин В6. Его необходимо принимать параллельно с D-пеницилламином, поскольку последний дает антипиридоксиновое действие. Средняя доза Пиридоксина в сутки – 30-50 мг. Средняя цена препарата в таблетках – 40-60 рублей. Ампулы стоят 20-35 рублей.
Триентин — антидот меди. Его назначают при непереносимости или ярко выраженных побочных эффектах Пеницилламина. Принимают 3 раза в день так же как Купренил. Доза для взрослых — 1-2 г в сутки.
Цинка сульфат – средство, абсорбирующее медь, делая ее нетоксичной. Принимать его относительно безопасно, поскольку он вызывает минимум побочных эффектов. Взрослым рекомендован прием около 1 г в сутки, разбивая на 3 раза. Препарат назначается в основном на ранней бессимптомной стадии заболевания. Одновременно принимать Купренил и препараты цинка нежелательно.
Профилактические меры
 Специальных профилактических мер от болезни Вильсона-Коновалова нет, поскольку это генетический дефект.
Специальных профилактических мер от болезни Вильсона-Коновалова нет, поскольку это генетический дефект.
Профилактика должна заключаться в предупреждении осложнений заболевания.
- Постоянно (минимум 2 раза в год) проходить осмотр
- Снизить воздействие вредных факторов на клетки печени.
- Избегать усиленных физических нагрузок и следовать здоровому образу жизни.
- Исключить вредные привычки.
- Принимать поливитамины.
- Проводить профилактику гепатитов.
- Своевременно лечить заболевания ЖКТ.
[note]Генетические заболевания окончательно не вылечиваются и требуют постоянного комплекса мер для поддержания организма. Несмотря на то, что обезопасить себя от болезни Вильсона-Коновалова нельзя, своевременная диагностика и терапия могут предотвратить развитие осложнений и улучшить прогнозы выживаемости.[/note]
Подробности о симптомах, диагностике и методике лечения болезни Вильсона-Коновалова вы сможете узнать во время просмотра видеоролика программы «Жить здорово!»